Ischemie: verschil tussen versies
Geen bewerkingssamenvatting |
|||
| Regel 1: | Regel 1: | ||
== | ==Myocardischemie== | ||
Ischemie | Wanneer een stuk hartspier niet voldoende zuurstof en voedingsstoffen krijgt ontstaat er ''ischemie'', in de praktijk vaak 'zuurstofgebrek' genoemd. Ischemie kan o.a. veroorzaakt worden door: | ||
* Een vernauwing of afsluiting van een kransslagvat. | |||
* Een snelle hartritmestoornis, waardoor de behoefte aan energie groter is dan het aanbod | |||
Als de myocardischemie langer aanhoudt, sterven er hartspiercellen: een hartinfarct. Daarom is het belangrijk om ischemie vroegtijdig te herkennen op het ECG. | |||
Ernstige ischemie geeft vaak al binnen enkele minuten veranderingen op het ECG. Terwijl de ischemie aanhoudt, ontstaan en verdwijnen er ECG veranderingen. Daardoor is het mogelijk een inschatting te geven van de duur van de ischemie, wat weer belangrijk is voor de behandeling. | |||
====Het ECG verloop tijdens aanhoudende ischemie==== | |||
Er zijn meerdere aanwijzingen op het ECG die kunnen wijzen op ischemie: | Er zijn meerdere aanwijzingen op het ECG die kunnen wijzen op ischemie: | ||
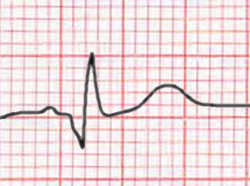
#'''T | #'''[[#Hyperacute T toppen]]'''. In de eerste minuten van ernstige ischemie ontstaan spitse, hoge T toppen, vaak het best te zien in de voorwandsafleidingen. | ||
#'''ST- | #'''[[#ST-elevatie]]''' --> acuut infarct (vers)/Q (transmuraal)-wave MI (groter infarct met schade) | ||
#'''ST- | #'''[[#ST-depressie]]''' --> non Q (transmuraal)-wave MI (meestal kleiner infarct) | ||
#'''[[#Pathologische Q golven]]'''. | |||
Versie van 26 apr 2006 15:54
Myocardischemie
Wanneer een stuk hartspier niet voldoende zuurstof en voedingsstoffen krijgt ontstaat er ischemie, in de praktijk vaak 'zuurstofgebrek' genoemd. Ischemie kan o.a. veroorzaakt worden door:
- Een vernauwing of afsluiting van een kransslagvat.
- Een snelle hartritmestoornis, waardoor de behoefte aan energie groter is dan het aanbod
Als de myocardischemie langer aanhoudt, sterven er hartspiercellen: een hartinfarct. Daarom is het belangrijk om ischemie vroegtijdig te herkennen op het ECG.
Ernstige ischemie geeft vaak al binnen enkele minuten veranderingen op het ECG. Terwijl de ischemie aanhoudt, ontstaan en verdwijnen er ECG veranderingen. Daardoor is het mogelijk een inschatting te geven van de duur van de ischemie, wat weer belangrijk is voor de behandeling.
Het ECG verloop tijdens aanhoudende ischemie
Er zijn meerdere aanwijzingen op het ECG die kunnen wijzen op ischemie:
- #Hyperacute T toppen. In de eerste minuten van ernstige ischemie ontstaan spitse, hoge T toppen, vaak het best te zien in de voorwandsafleidingen.
- #ST-elevatie --> acuut infarct (vers)/Q (transmuraal)-wave MI (groter infarct met schade)
- #ST-depressie --> non Q (transmuraal)-wave MI (meestal kleiner infarct)
- #Pathologische Q golven.
Een pathologische Q is 1 mm breed of beslaat 1/3 van de totale hoogte van het QRS-complex. Deze zijn vast te stellen in alle afleidingen behalve AVF. (NB transmuraal omvat de gehele dikte van de wand, non transmuraal is subendocardiaal en omvat niet de gehele wand)
Stel geen diagnose hartinfarct aan de hand van het ECG als er een linker-bundeltakblok is. Bij een linker-bundeltakblok wordt de linkerkamer laat geactiveerd, waardoor het eerste deel van het QRS-complex alleen de rechter-kameractiviteit laat zien. Infarct-Q's van de linker kamer zijn daardoor niet te zien. Bij een rechter-bundeltakblok kan op het ECG wel worden gezocht naar tekenen van infarcering. Het begin van het ECG waar de Q zit, is immers normaal.
Criteria ST depressie
- ST-depressie >0,5 mm waarbij horizontaal of aflopend ST-segment in afleiding I II aVL aVF V1V2V3V4V5of V6.
Criteria ST elevatie
ST elevatie wordt gemeten op 2mm na het J-punt.
Criteria voor doorgemaakt myocardinfarct
Een doorgemaakt myocardinfarct is te herkennen aan een pathologische Q golf. Een pathologische Q golf is dieper dan 1/3 van de hoogte van het QRS complex en breder dan 0,04 sec.
Een pathologische Q golf ontstaat doordat er op de plaats van de
Q >0,04 sec of Q >0,03 sec. mits Q >1/3 R in I II aVF V2V3V4V5of V6; Q >0,04 sec in aVL mits R aldaar >3 mm; Q >0,05 sec in III + Q >1 mm in aVF; QS in V2V3V4V5 of V6mits een R aanwezig is in de afleiding rechts van de QS; QS in V1 t/m V3; QS in V1 en V2 mits geen LVH; QS in II; R-afname tot 2 mm of minder tussen V1-V2 of V2-V3 of V3-V4
(voor het stellen van de diagnose doorgemaakt myocardinfarct is de aanwezigheid van 1 van bovenstaande criteria voldoende).
- ST-elevatie >1 mm in I II aVL aVF V3V4V5 of V6;
- ST-elevatie >2 mm in V1 of V2.
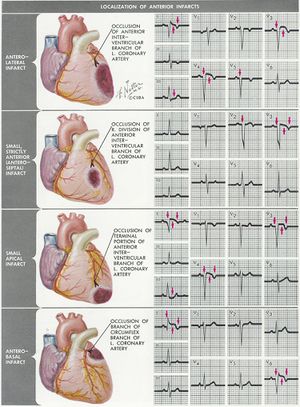
Infarctlokalisatie
Met het ECG kan men vaststellen of er een kransslagader vernauwd is en dus waar de bloedtoevoer verminderd is. Dit is van belang omdat de gevolgen van bijvoorbeeld een voorwandinfarct en een onderwandinfarct verschillen: de voorwand levert de belangrijkste bijdrage aan de pompfunctie en uitval zal dus lijden tot een bloeddrukdaling en hartslagversnelling en op de lange termijn tot hartfalen. Een onderwandinfarct gaat vaak gepaard met een polsvertraging doordat de sinusknooparterie te weinig doorbloed wordt, op de lange termijn is het effect op de conditie minder groot omdat de bijdrage van de onderwand aan de pompfunctie minder is. De meeste MI zijn in de linker ventrikel gelokaliseerd.
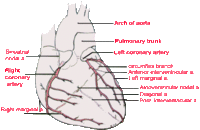
Het hart wordt door de rechter en linker coronair vaten voorzien van zuurstof en nutrienten. Het linker coronairvat (de hoofdstam) splits zich in de LAD (left anterior descending artery). Deze geeft vervolgens de ramus circumflexus (RCX) af. De rechter coronair arterie (RCA) geeft de ramus descendens posterior (RDP) af (rechts dominant hart). Het is ook mogelijk dat de ramus descendens posterior door de arteria circumflexa wordt gevoed. Dit noemt men een links dominant hart.
voorwand
Omvat het voorste (anterior) deel van het hart en een deel van het kamerseptum. Het ECG registreerd hierbij ST-elevaties en Q's. Wordt door de LAD van bloed voorzien. ECG-kenmerken:
pathologische Q in de precordiale afleidingen V2 t/m V4V5 ST-elevatie in afleidingen V1-V6, I an aVL
septaal
Omvat het kamerseptum. Deze wordt door de LAD van bloed voorzien. ECG-kenmerken:
pathologische Q in V1 en V2 met afwezige septum-Q in V5 en V6
lateraal
Omvat de laterale zijde van de linkerkamer (linker zijkant van het hart). Deze wordt door de RCX bloed voorzien. ECG-kenmerken:
pathologische Q in I, aVL en V6
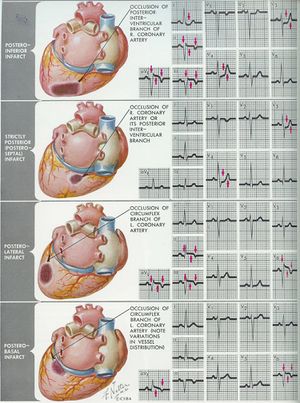
onderwand
Dit deel (inferior) rust op het diafragma en wordt door de RCA van bloed voorzien. ECG-kenmerken:
pathologische Q in II, III en aVF
achterwand
Hierbij worden hoge R-toppen en ST-depressies in V1 en V2 geregistreerd. De achterwand (posterior) wordt door de RCA van bloed voorzien. ECG-kenmerken:
R in V1 > S in V1; R in V1 >0,04 sec; positieve T in V1-V3
rechter ventrikel
Wordt gezien bij een proximale afsluiting van RCA.
ST-elevatie >1 mm mn in afleiding V4