Grondbeginselen
|
Vorige stap: / | Volgende stap: Stap 1: Ritme |
| Auteur | J.S.S.G. de Jong, MD | |
| Co-Auteur | ||
| Moderator | J.S.S.G. de Jong, MD | |
| Supervisor | ||
| Lees meer over auteurschap op ECGpedia | ||
Het doel van deze cursus is om het normale electrocardiogram (= ECG = 'hartfilmpje') te kennen en eventuele afwijkingen te kunnen herkennen en interpreteren. Deze cursus is opgebouwd uit verschillende onderdelen. Op deze pagina komen de grondbeginselen aan bod. Daarna de interpretatie van het normale ECG volgens het 7+2 stappenplan. Vervolgens wordt er ingegaan op afwijkingen die gediagnosticeerd kunnen worden met het ECG (ischemie, ritmestoornissen en overigen). Als laatste komt de werkelijkheid aan bod met oefen-ECG's.
Het American College of Cardiology heeft een lijst opgesteld van afwijkingen op het ECG die een professional moet herkennen. Het is goed om aan het einde van de cursus terug te gaan naar de lijst om te kijken of je alle ziektebeelden kent.
Hoe begin ik met het lezen van een ECG?
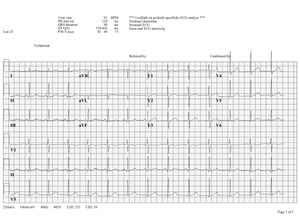
Klik op het ECG om een vergroting te zien. Waar moet je allemaal op letten bij het bekijken van een ECG?
- linksboven staan de patientengegevens, naam, geslacht, geboortedatum
- rechts daarvan staan onder elkaar de hartfrequentie, de geleidingstijden (PQ,QRS,QT/QTc), en de hartas (P top as, QRS as en T top as)
- weer verder naar rechts staat de interpretatie van het ECG (dit staat er bij een 'vers' ECG vaak niet op, maar later wordt de interpretatie van de cardioloog of computer erbij gezet)
- linksonder staat de 'snelheid van het papier' (25 mm/s op de horizontale as), de gevoeligheid (10mm/mV) en de frequentie van het filter (40Hz, filtert storingen van bijvoorbeeld TL verlichting weg)
- als laatste staat er nog een ijk op het ECG, aan het begin van iedere afleiding staat een verticaal blokje uitgeschreven dat aangeeft hoe groot de uitslag van 1mV is. De hoogte en diepte van de uitslagen zijn dus een maat voor het voltage. Als dit dus niet de ingestelde 10mm uitslag geeft, is er iets mis met het apparaat.
- Verder staan de ECG afleidingen zelf er natuurlijk op, wat dat zijn komt hieronder aan bod.
Overigens verschilt de lay-out van apparaat tot apparaat, maar meestal zijn bovenstaande gegevens wel ergens te vinden.
Wat registreert het ECG?
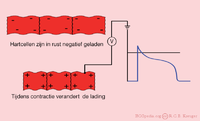
Een electrocardiogram is een registratie van de electrische activiteit van het hart. Net als skeletspieren wordt het hart elektrisch geprikkeld om tot contractie te komen. Deze prikkeling wordt ook wel activatie of excitatie genoemd. Hartspiercellen zijn in rust geladen. Hierbij is de binnenzijde van de cel negatief geladen t.o.v. de buitenkant (rustpotentiaal). Als de hartspiercellen elektrisch worden gestimuleerd (depolariseren: de binnenkant van de cel wordt nu positief geladen t.o.v. de buitenkant) en er een actiepotentiaal ontstaat dan trekken de cellen samen (contraheren). Als gevolg van het uitbreiden van de impulsgeleiding over het gehele hart, ontstaat voortdurend een wisseling in grootte en richting van het elektrisch veld. Het ECG is een grafische weergave van de elektrische signalen in het hart.
Het ECG is een optelsom van individuele actiepotentialen
| width=300|height=315|quality=best|align=right | </flash> |
|---|---|
| Het filmpje toont het samentrekken van een individuele (konijnen)hartcel. De glazen electrode meet de electrische spanning in de hartcel (volgens de patch-clamp methode). Het electrisch signaal wordt in blauw uitgeschreven en toont dus een individuele actiepotentiaal. Met dank aan Arie Verkerk en Antoni van Ginneken. Link naar de file. |
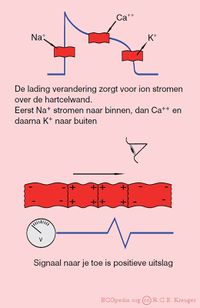
- Het ECG is een optelsom van de actiepotentiaaltjes van miljarden cardiomyocyten. De individuele actiepotentialen van de individuele cardiomyocyten worden gemiddeld. Het uiteindelijke signaal is dus een gemiddelde van biljoenen minuscule elektrische signalen.
- In rust zijn hartspiercellen negatief geladen. Doordat ze door omliggende cellen gedepolariseerd worden, wordt de lading positief en trekken ze samen.
- Tijdens het positief worden van de electrische lading van de hartspiercel stromen natrium-ionen de cel in. Vervolgens gaan calcium-ionen de cel in. Deze calcium-ionen zorgen voor de daadwerkelijke spiercontractie. Als laatste gaan kalium-ionen de cel uit. Tijdens de repolarisatie (herstelfase) worden deze ionstromen weer gecorrigeerd. Op het ECG is een actiepotentiaalgolf die op je af komt te zien als een positieve uitslag.
De elektrische ontlading van het hart
| align=right|height=300px|width=300px</flashow> |
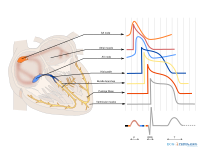
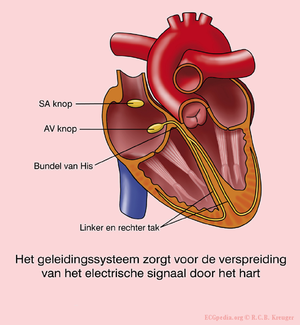
In de sinusknoop (SA node) zitten pacemakercellen die de hartfrequentie bepalen.
Eerst depolariseren en contraheren de boezems (atria), daarna de hartkamers (ventrikels)
Het elektrische signaal tussen de boezems en hartkamers loopt van de SA knoop, via de atria, naar de AV-knoop (atrioventriculaire overgang) naar de bundel van His en vervolgens naar de linker en rechter bundeltak, die uiteindelijk uitmonden in een fijnvertakt netwerk van Purkinjevezels die aan de binnenzijde van de hartspier lopen.
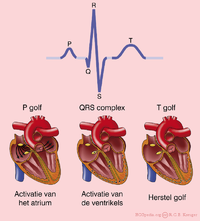
De verschillende golven van het ECG
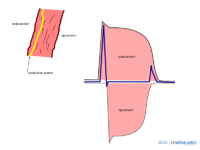
De P top onstaat door depolarisatie van de atria. Deze golf begint in de SA-knoop, waarna er geleiding plaatsvindt naar het rechter en vervolgens naar het linker atrium. Repolarisatie van de atria wordt normaal gesproken niet waargenomen op een ECG. De repolarisatie valt samen met het QRS-complex en is van een kleine omvang (minder weefsel dan de ventrikels).
Het QRS complex is een middeling van de depolarisatiegolven van de endomyocardiale (binnenste) en epicardiale (buitenste) spiercellen. Of te wel de depolarisatie van de ventrikels. Doordat de endomyocardiale cellen net iets eerder depolariseren dan de epicardiale spiercellen, ontstaat het typische QRS patroon.
De T golf ontstaat door repolarisatie van de ventrikelcellen. Tijdens de T golf is er geen spieractiviteit (het hart staat stil).
Éen hartslag omvat een boezemsystole (contractie atria --> p-top), kamersystole (kamer contractie --> QRS-complex) en de rustfase (T-top) tussen twee slagen.
Zie ook deze animatie van de hartcyclus
De oorsprong van de U golf is controversieel. Een traag sluitend kaliumkanaal, een mechanisch effect van een bewegend hart en een vorm van afterdepolarisatie zijn geopperd.
De letters QRS worden op verschillende manieren geschreven om verschillende vormen aan te duiden:
- Q: eerste negatieve deflectie na de p-top. Als die er niet is, is er dus geen Q
- R: positieve deflectie
- S: negatieve deflectie na de R-top
- met kleine letters (q, r, s) worden kleine deflecties aangegeven. Bijvoorbeeld: qRS = kleine q, hoge R, diepe S.
- R` (uitspraak: r-accent): wordt gebruikt om een tweede R-top aan te geven (bijvoorbeeld bij een rechter bundeltakblok)
Zie ook enkele voorbeelden op de afdeling rechts.
De ECG elektrodes
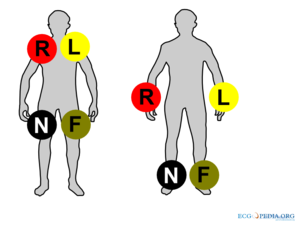
Elektrische activiteit dat door het hart gaat, kan worden opgevangen door uitwendige (huid)elektroden. Het elektrocardiogram (ECG) registreert deze activiteit via deze elektroden die op verschillende plaatsen op het lichaam zijn bevestigd. In totaal worden 12 afleidingen berekend met behulp van 10 elektrodes.
| De 10 elektrodes zijn: | |
|---|---|
|
|
|
De standaard en voorkeur voor de extremiteitselectrodes is enkele centimeters boven de enkels en polsen. Er bestaat ook een zogenaamde Mason–Likar plaatsing waarbij de electrodes op de schouders en heupen geplaatst worden. De proximale plaatsing wordt vaak toegepast in de ambulance en de zo gemaakte ECG's zijn geschikt voor ischemie-detectie. [1][2] Bij proximale plaatsing moeten de elektrodes niet boven de iliacale botten uitkomen. Proximale plaatsing is ook geschikt voor patiënten met geamputeerde ledematen.[3]
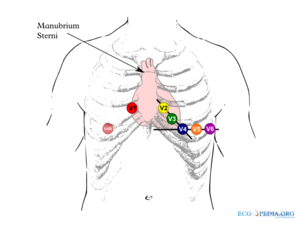
De 4e intercostaalruimte is als volgt makkelijk te vinden: zoek met de vingers de bovenkant van het borstbeen op en ga ongeveer 2-5 cm naar beneden, hier bevindt zich een richel, het manubrium sterni. Ga nu naar de linkerrand van het sternum. Hier zit de tweede rib. Laat de vingers over de tweede rib naar beneden glijden. Ze vallen nu in de 2e intercostaalruimte. Ga nu 2 intercostaalruimtes naar beneden om bij de vierde intercostaalruimte te komen. De voorwandsafleidingen worden vaak slordig geplaatst en dit kan aanleiding zijn voor belangrijk interpretatiefouten. [3]
Bij vrouwen worden de borstelektrodes V3-V5 onder de linker borst geplaatst.[4] Ook indien de borsten omvangrijk zijn of hangend. Hoewel er publicaties zijn die aantonen dat plaatsing boven op de borst mogelijk minder plaatsingsartefacten geeft is dit vooralsnog niet algemeen geaccepteerd.[4][5] Om het vergelijken met eerdere ECG's te vergemakkelijken heeft het plaatsen onder de borst de voorkeur. Een consensus over elektrodeplaatsing geeft uitgebreidere adviezen over de juiste techniek.[6]
Met behulp van deze 10 elektrodes kunnen dus 12 afleidingen uitgeschreven worden. Er zijn 6 extremiteitsafleidingen en 6 voorwandsafleidingen.
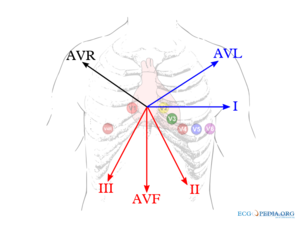
De extremiteitsafleidingen

De extremiteitsafleidingen (bedacht door Einthoven) zijn:
- I van rechter naar linker arm
- II van rechter arm naar linker been
- III van linker arm naar linker been
De telling van de afleidingen draait dus tegen de klok in.
Daarnaast zijn er elektrisch afgeleide afleidingen (bedacht door Goldberger). Deze hebben als centrum het elektrisch gemiddelde van de extremiteitsafleidingen (ongeveer het hart zelf dus).
- AVL wijst naar de Linker arm
- AVR naar de Rechter arm
- AVF naar de voeten (Feet)
De letter a staat voor "augmented" (versterkt) en de letter V voor "voltage".
(aVR + aVL + aVF = 0)
De voorwandsafleidingen
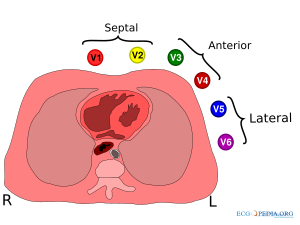
De voorwandsafleidingen (V1,V2,V3,V4,V5 en V6) 'kijken' vanuit hun borstelectrodes naar het electrisch gemiddelde. Dus in feite naar het centrum van het hart.
Voorbeeld: V1 zit vlakbij de rechter kamer en het rechter atrium en signalen vanuit die gebieden geven in deze afleiding de grootste uitslag. V6 zit vlakbij de laterale (=zijkant) van de linker hartkamer, hier worden signalen vanuit de linker hartkamer het best geregistreerd.
Adviezen om een technisch goed ECG te maken
Het elektrisch signaal van het hart op de huid gemeten is ongeveer 0.0001 tot 0.003 Volt sterk. Het is daarom heel belangrijk dat de elektrodes goed contact maken met de huid en dat er zo min mogelijk elektrische stoorsignalen worden opgevangen. Elektrisch contact met de huid wordt bemoeilijkt door de isolerende werking van zowel de normaal aanwezige huidolie als ook de dode opperhuid. Enkele adviezen:
- Bereid de huid goed voor:
- Haren verwijderen door te scheren ter plaatse van de elektrodes
- Eventueel zacht schuren van de huid (bijvoorbeeld met een handdoek of met het schuurpadje dat hiertoe op sommige elektrode-plakkers zit)
- Gebruiken van contactspray eventueel na het afnemen van de huid met alcohol
- Voorkom elektrische storing
- Voorkom spiertremoren door de patiënt stil te laten liggen en niet te laten praten
- Zorg ervoor dat de draden genoeg speling hebben en niet onder spanning staan
- Voorkom elektromagnetische interferentie van andere apparaten: mogelijke bronnen: TL verlichting, elektrisch bed, mobiele telefoons etc.
- Controleer het ECG. Indien het technisch niet voldoende is, maak dan een nieuw ECG nu het nog weinig extra werk is.
Bijzondere afleidingen
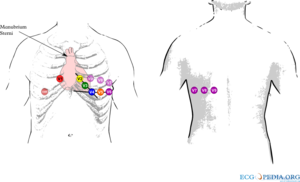
Bij een onderwandinfarct worden soms extra afleidingen gebruikt:
- Bij een zogenaamd rechts uitgepoold ECG behouden V1 en V2 hun plaats. V3 tm V6 worden op dezelfde plaats gezet, maar dan langs de rechterkant van het borstbeen. Op het ECG moet aangegeven worden dat het om een Rechts-ECG gaat. V4R (V4 maar dan rechts uitgepoold) is een gevoelige afleiding om een rechterkamerinfarct te diagnostiseren. Bij een ECG dat voor de diagnose acuut myocardinfarct gemaakt wordt, wordt in sommige protocollen V3 op positie V4R geplaatst. Dit scheelt tijd en geeft meer informatie, want afleiding V3 laat eigenlijk niets zien dat je niet ook op V2 en V4 kan zien.
- Afleidingen V7-V8-V9 worden gebruikt om een posteriorinfarct aan te tonen. Hierbij wordt doorgepoold ter hoogte van V6 naar de rug. Een posteriorinfarct is meestal ook goed te zien in V2 (maar dan 'op de kop', zie ook het hoofdstuk ischemie), dus deze afleidingen worden zelden gebruikt.
Technische problemen met het ECG
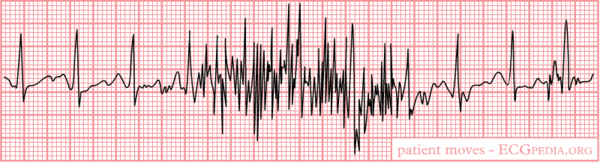
Lees ook het hoofdstuk over technische problemen zodat je technische storing en draadverwisselingen kan herkennen.
Filterinstelling
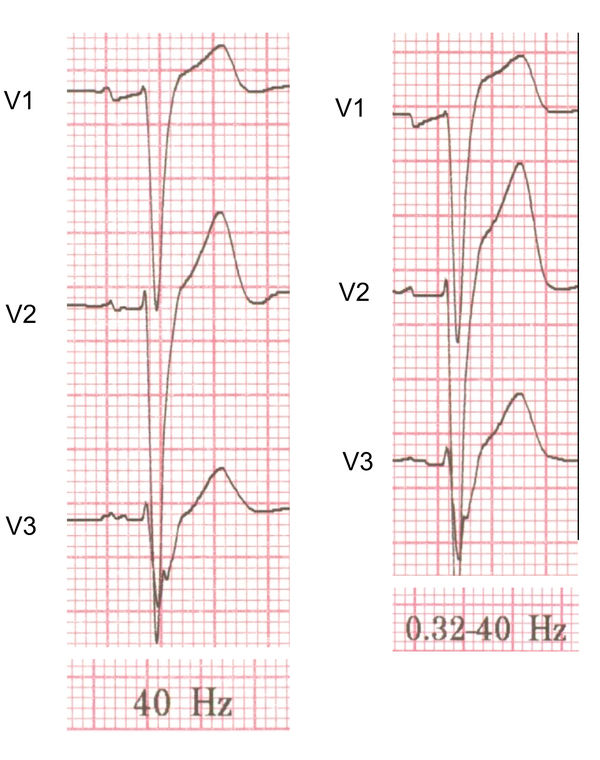
Om elektrische storing zoveel mogelijk te beperken is ieder ECG apparaat voorzien van twee filters:
- Een zogenaamd high-pass filter dat lage frequenties wegfiltert die anders een sterke basislijnzwaai zouden geven
- Een low-pass filter dat hoge frequenties wegfiltert die met name ruis geven op het ECG
Afhankelijk van het doel van het ECG kunnen deze filters aangepast worden.
- In de monitor modus wordt het high-pass filter ingesteld op 0.5-1.0 Hz en het low-pass filter op 40 Hz. Dit is de sterkste filterstand (smalle bandbreedte). Dit is een geschike stand voor ritmebewaking waarbij storing vervelend is en het interpreteren van het ST segment niet zo van belang is. In deze stand zijn hoogfrequente signalen, zoals pacemakerspikes soms niet te zien.
- In de diagnostische modus wordt het high-pass filter ingesteld op 0.05 Hz en het low-pass filter op 40, 100 of 150 Hz. Hierdoor zijn ST segmenten betrouwbaarder te interpreteren. Nadeel is dat er makkelijker een basislijnzwaai optreedt en dat de storing van het lichtnet (50 Hz) nu meer invloed heeft.
Computerinterpretatie
Veel moderne ECG apparaten printen een computerinterpretatie op het ECG. Helaas is deze interpretatie niet 100% betrouwbaar. De computerinterpretatie wordt door een aantal factoren bepaald:
- De computerinterpetatie maakt gebruik van het (vrijwel) ongefilterde signaal (filter 0.01-150 Hz). De computer maakt dus gebruik van een signaal dat veel gevoeliger is voor storing en dat niet hetzelfde is als hetgeen dat op het papier geprint wordt. De storing die de computer ziet, hoeft dus niet zichtbaar te zijn op het geprinte ECG. Hierdoor is het extra belangrijk dat storing vermeden wordt (zie bovenstaande lijst met tips).
- De computer is voorzichtig afgesteld en geeft vaak een worst case diagnose. ST elevatie heeft bijvoorbeeld een uitgebreid aantal oorzaken, waarvan sommige niet ernstig zijn. De computer zal echter al snel 'myocardinfarct' aangeven, omdat dat de gevaarlijkste optie is.
- De computer is over het algemeen goed in het meten van tijden: de PQ tijd, QRS duur, hartfrequentie en hartas kloppen vrijwel altijd. Soms telt hij dubbel, bijvoorbeeld bij hoge T golven.
- De computer is redelijk goed in het onderscheiden van sinusritme, boezemfibrilleren en geleidingsstoornissen (sensitiviteit 75-98%, specificiteit >91%)
- De computer is niet goed in het interpreteren van de QT tijd en van diagnosen als een myocardinfarct (sensitiviteit 65%, specificiteit 98%)
- De computer heeft beperkte rekencapaciteit. In theorie is het misschien mogelijk een perfect algoritme voor ECG interpretatie te maken, maar een dergelijk algoritme 'past' niet in een ECG apparaat.
- De computer ziet de patient niet. Het verhaal van de patient (bijvoorbeeld wel of geen pijn op de borst, wel of geen hypertensie) kan enorme invloed hebben op de interpretatie van een ECG. Een computer houdt daar geen rekening mee.
De geschiedenis van het ECG

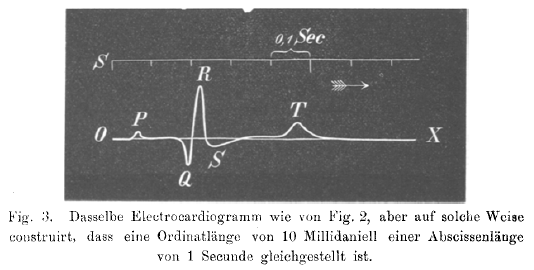

De geschiedenis van het ECG gaat ver terug. Op de Engelstalige ECGpedia staat een uitgebreidere beschrijving.
Willem Einthoven (1860-1927) introduceerde in 1893 de term 'electrocardiogram'. Hij beschreef in 1895 hoe hij een galvanometer gebruikte om de electrische activiteit van het hart op te tekenen. In 1924 heeft hij hiervoor de Nobelprijs gekregen als grondlegger van het huidige ECG. Hij sloot zijn 3 electrodes aan op de patient en liet het electrische verschil tussen twee electrodes uitschrijven door een galvanometer. Wij spreken nog steeds van de afleidingen van Einthoven (I, II en III). De snaar galvanometer (zie afbeelding) werd in zijn tijd geroemd als het eerste instrument dat een klinische implicatie had.
In 1905 neemt Einthoven het eerste 'telecardiogram' op vanuit het ziekenhuis naar zijn laboratorium 1,5 km verderop.
In 1906 publiceert Einthoven het eerste artikel waarin een serie (afwijkende) ECG bevindingen worden beschreven: linker en rechter ventrikelhypertrofie, linker en rechter atriumdilatatie, de U golf, notching van het QRS complex, ventriculaire extrasystolen, bigemini, boezemflutter en totaal AV blok. [8]
ECG varianten
Behalve het standaard 12 kanaals ECG zijn er ook een aantal varianten:
Het 3 kanaals ECG
Bij het 3 kanaals ECG zijn er 3 of 4 elektrodes. Rood gaat naar de rechter arm, geel naar de linker arm, groen naar het linker been en zwart naar het rechter been. Dit geeft over het algemeen voldoende informatie om een goede ritme-beoordeling te kunnen doen. Voor het bepalen van ST elevatie is dit niet geschikt omdat er geen elektrode is die naar de voorwand kijkt, het belangrijkste stuk spier van het hart. De elektroden van een 3 kanaals ECG worden vaak wat slordig geplaatst, hetgeen meestal geen probleem is voor de ritme-beoordeling. Dit kan wel leiden tot ST elevatie, terwijl dit op een gelijktijdig 12 kanaals ECG niet te zien is. Verandert de ST elevatie of depressie die op een 3 kanaals ECG gezien wordt, dan is dit wel een reden om een 12 kanaals ECG te maken.
Het 5 kanaals ECG
Bij het 5 kanaals ECG zijn er draden verbonden met de 4 ledematen en is er een additionele precordiale elektrode. Dit heeft als voordeel dat het sneller en eenvoudiger te maken is. Een computer berekent een 12 kanaals ECG uit de informatie van de 5 elektrodes. Dit geeft een redelijk betrouwbaar ECG. Omdat deze methode (iets) minder betrouwbaar is gebleken dan een 12 kanaals ECG, wordt het in de praktijk weinig toegepast. [9][10]
Het vector ECG (VECG)
Vector elektrocardiografie concentreert zich op de beweging en richting van de hartas van de R en T top. Hiervoor worden x,y en z elektrodes gebruikt. Met de komst van meer geavanceerde manieren om naar het hart te kijken (met name echocardiografie) is vector elektrocardiografie uit de gratie geraakt.
Naamgeving en kleurcodering van ECG electrodes
Helaas zijn er twee gangbare coderingen voor de ECG electrodes: die van de AHA (American Heart Association) en die van de IEC (International Electrotechnical Commission). Hier een overzicht:
| AHA (American Heart Association) | IEC (International Electrotechnical Commission) | |||
| Location | Inscription | Colour | Inscription | Colour |
|---|---|---|---|---|
| Right Arm | RA | White | R | Red |
| Left Arm | LA | Black | L | Yellow |
| Right Leg | RL | Green | N | Black |
| Left Leg | LL | Red | F | Green |
| Chest | V1 | Brown/Red | C1 | White/Red |
| Chest | V2 | Brown/Yellow | C2 | White/Yellow |
| Chest | V3 | Brown/Green | C3 | White/Green |
| Chest | V4 | Brown/Blue | C4 | White/Brown |
| Chest | V5 | Brown/Orange | C5 | White/Black |
| Chest | V6 | Brown/Purple | C6 | White/Violet |
Referenties
- Rautaharju PM, Zhou SH, Hancock EW, Horácek BM, Feild DQ, Lindauer JM, Wagner GS, Pahlm O, and Feldman CL. Comparability of 12-lead ECGs derived from EASI leads with standard 12-lead ECGS in the classification of acute myocardial ischemia and old myocardial infarction. J Electrocardiol. 2002;35 Suppl:35-9. DOI:10.1054/jelc.2002.37152 |
- Sejersten M, Pahlm O, Pettersson J, Zhou S, Maynard C, Feldman CL, and Wagner GS. Comparison of EASI-derived 12-lead electrocardiograms versus paramedic-acquired 12-lead electrocardiograms using Mason-Likar limb lead configuration in patients with chest pain. J Electrocardiol. 2006 Jan;39(1):13-21. DOI:10.1016/j.jelectrocard.2005.05.011 |
- Batchvarov VN, Malik M, and Camm AJ. Incorrect electrode cable connection during electrocardiographic recording. Europace. 2007 Nov;9(11):1081-90. DOI:10.1093/europace/eum198 |
-
P.W. Macfarlane, R. Colaco, K. Stevens, P. Reay, C. Beckett, and T. Aitchison. Precordial electrode placement in women. Neth Heart J. 2003 March; 11(3): 118–122.
- Colaco R, Reay P, Beckett C, Aitchison TC, and Mcfarlane PW. False positive ECG reports of anterior myocardial infarction in women. J Electrocardiol. 2000;33 Suppl:239-44. DOI:10.1054/jelc.2000.20359 |
-
Consensus document over het correct vervaardigen van een ECG van de The Society for Cardiological Science and Technology
-
Einthoven W. Über die Form des menschlichen Electrocardiogramms. Pfügers Archiv maart 1895, pagina 101-123
-
Einthoven W. Le telecardiogramme. Arch Int de Physiol 1906;4:132-164
- Klootwijk P, Meij S, von Es GA, Müller EJ, Umans VA, Lenderink T, and Simoons ML. Comparison of usefulness of computer assisted continuous 48-h 3-lead with 12-lead ECG ischaemia monitoring for detection and quantitation of ischaemia in patients with unstable angina. Eur Heart J. 1997 Jun;18(6):931-40. DOI:10.1093/oxfordjournals.eurheartj.a015381 |
-
Du Bois-Reymond, E. Untersuchungen uber thierische Elektricitat. Reimer, Berlin: 1848.
-
Hoffa M, Ludwig C. 1850. Einige neue versuche uber herzbewegung. Zeitschrift Rationelle Medizin, 9: 107-144
-
Waller AD. A demonstration on man of electromotive changes accompanying the heart's beat. J Physiol (London) 1887;8:229-234
-
Marey EJ. Des variations electriques des muscles et du couer en particulier etudies au moyen de l'electrometre de M Lippman. Compres Rendus Hebdomadaires des Seances de l'Acadamie des sciences 1876;82:975-977
- Márquez MF, Colín L, Guevara M, Iturralde P, and Hermosillo AG. Common electrocardiographic artifacts mimicking arrhythmias in ambulatory monitoring. Am Heart J. 2002 Aug;144(2):187-97. DOI:10.1067/mhj.2002.124047 |
- Drew BJ, Pelter MM, Wung SF, Adams MG, Taylor C, Evans GT Jr, and Foster E. Accuracy of the EASI 12-lead electrocardiogram compared to the standard 12-lead electrocardiogram for diagnosing multiple cardiac abnormalities. J Electrocardiol. 1999;32 Suppl:38-47. DOI:10.1016/s0022-0736(99)90033-x |
- Rautaharju PM, Park L, Rautaharju FS, and Crow R. A standardized procedure for locating and documenting ECG chest electrode positions: consideration of the effect of breast tissue on ECG amplitudes in women. J Electrocardiol. 1998 Jan;31(1):17-29. DOI:10.1016/s0022-0736(98)90003-6 |