Ischemie
Myocardischemie
Wanneer een stuk hartspier niet voldoende zuurstof en voedingsstoffen krijgt ontstaat er ischemie, in de praktijk vaak 'zuurstofgebrek' genoemd. Ischemie kan o.a. veroorzaakt worden door:
- Een vernauwing of afsluiting van een kransslagvat.
- Een snelle hartritmestoornis, waardoor de behoefte aan energie groter is dan het aanbod
Als de myocardischemie langer aanhoudt, sterven er hartspiercellen: een hartinfarct. Daarom is het belangrijk om ischemie vroegtijdig te herkennen op het ECG.
Ernstige ischemie geeft vaak al binnen enkele minuten veranderingen op het ECG. Terwijl de ischemie aanhoudt, ontstaan en verdwijnen er ECG veranderingen. Daardoor is het mogelijk een inschatting te geven van de duur van de ischemie, wat weer belangrijk is voor de behandeling.
Verschijnselen van myocardischemie: beklemmende pijn midden op de borst, achter het borstbeen, vaak uitstralend naar de onderkaak of linkerarm - doodsangst - pijn begint vaak in rust en houdt langdurig aan - misselijkheid - braken - shock (zichtbaar als bleekheid, lage bloeddruk, snelle zwakke pols) - hartritme stoornissen
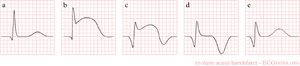
Het ECG verloop tijdens aanhoudende ischemie
Tijdsverloop van het ECG:
| zie figuur | verandering | |
|---|---|---|
| minuten | b
c |
hyperacute T toppen (hoge spitse T toppen)
ST-elevatie |
| uren | d
d,e |
ST-elevatie
negatieve T toppen |
| dagen | niet in figuur | pathologische Q golven |
De diagnose hartinfarct
De diagnose acuut hartinfarct wordt niet alleen gesteld op basis van het ECG. Er is sprake van een hartinfarct als:
- Hartenzymen (CKMB of Troponine T) in verhoogde mate worden aangetroffen in het bloed en 1 van de volgende:
- De patiënt klachten heeft van een infarct
- Het ECG ST elevatie of depressie vertoond
- Er op het ECG pathologische Q golven ontstaan
- Er een coronaire interventie heeft plaatsgevonden (bijvoorbeeld een stent plaatsing)
Het vinden van verhoogde hartenzymen bij laboratoriumonderzoek is dus belangrijker dan ECG afwijkingen. De hartenzymen zijn echter pas 5-7 uur na het begin van een hartinfarct in verhoogde mate in het bloed aan te tonen. Met name in de eerste uren van een hartinfarct is het ECG dus wel belangrijk.
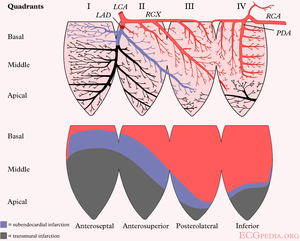
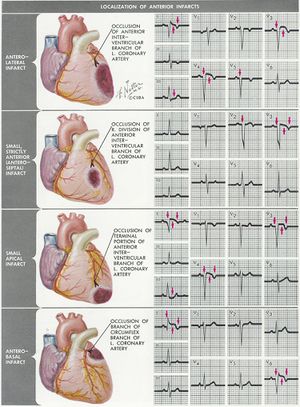
De plaats van het hartinfarct
Met het ECG kan men vaststellen of er een kransslagader vernauwd is en dus waar de bloedtoevoer verminderd is. Dit is van belang omdat de gevolgen van bijvoorbeeld een voorwandinfarct en een onderwandinfarct verschillen: de voorwand levert de belangrijkste bijdrage aan de pompfunctie en uitval zal dus lijden tot een bloeddrukdaling en hartslagversnelling en op de lange termijn tot hartfalen. Een onderwandinfarct gaat vaak gepaard met een polsvertraging doordat de sinusknooparterie te weinig doorbloed wordt, op de lange termijn is het effect op de conditie minder groot omdat de bijdrage van de onderwand aan de pompfunctie minder is.
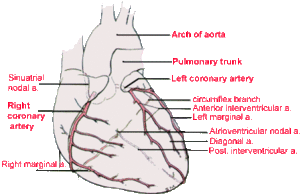
Het hart wordt door de rechter en linker coronair vaten voorzien van zuurstof en nutrienten. Het linker coronairvat (de hoofdstam) splits zich in de left anterior descending artery (LAD) en de ramus circumflexus (RCX). De rechter coronair arterie (RCA) geeft de ramus descendens posterior (RDP). Het is ook mogelijk dat de ramus descendens posterior door de arteria circumflexa wordt gevoed. Dit noemt men een links dominant hart.
Voorwand
ECG-kenmerken:
ST-elevatie in afleidingen V1-V6, I en aVL. Maximale elevatie in V3, maximale depressie in III[1] later: pathologische Q in de precordiale afleidingen V2 t/m V4/V5
Omvat het voorste (anterior) deel van het hart en een deel van het kamerseptum. Wordt door de LAD van bloed voorzien.
septaal
ST elevatie in V1 en V2. Later verdwijnt de septum-Q in V5 en V6
Omvat het kamerseptum. Deze wordt door de LAD van bloed voorzien.
lateraal
ST elevatie in I, aVL en V6
Omvat de laterale zijde van de linkerkamer (linker zijkant van het hart). Deze wordt door de RCX bloed voorzien.
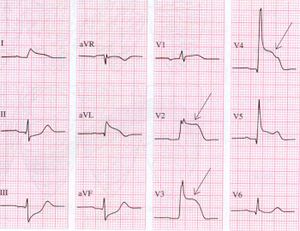
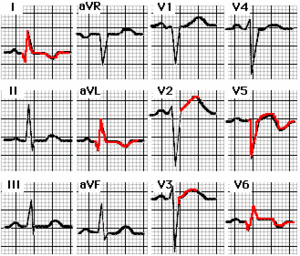
antero-lateraal
Je ziet op bovenstaande afleidingen ST-elevatie in de precordiale afleidingen V2 V3 V5 V6 en significante Q golven en inversies van de T golven in I aVL V5 en V6 passend bij een antero-lateraal infarct.
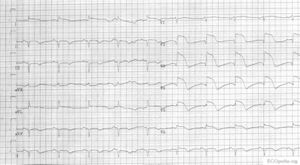
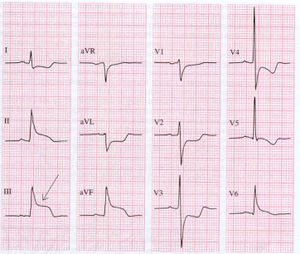
onderwand
ST elevatie in II, III en aVF
Dit deel (inferior) rust op het diafragma en wordt bij 80% van de patienten door rechter coronair-arterie (RCA) van bloed voorzien, bij de overige 20% komt het bloed uit de circumflex (RCX).
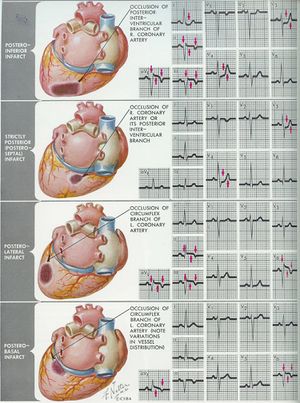
achterwand
Hierbij worden hoge R-toppen en ST-depressies in V1 en V2 geregistreerd. De achterwand (posterior) wordt door de RCA van bloed voorzien. ECG-kenmerken:
R in V1 > S in V1; R in V1 >0,04 sec; positieve T in V1-V3
rechter ventrikel
Wordt gezien bij een proximale afsluiting van RCA.
ST-elevatie >1 mm mn in afleiding V4 rechts
V4 rechts bevindt zich op dezelfde plek als V4, maar dan rechts uitgepoold, dus onder de rechter tepel in plaats van de linker. Dit verhoogt de gevoeligheid voor het detecteren van rechter ventrikel infarcten.