Ritmestoornissen: verschil tussen versies
Naar navigatie springen
Naar zoeken springen
Geen bewerkingssamenvatting |
Geen bewerkingssamenvatting |
||
| (18 tussenliggende versies door 4 gebruikers niet weergegeven) | |||
| Regel 1: | Regel 1: | ||
{{auteurs| | {{auteurs| | ||
|mainauthor= [[user:Drj|J.S.S.G. de Jong]] | |mainauthor= [[user:Drj|J.S.S.G. de Jong]] | ||
|coauthor= | |coauthor= | ||
|moderator= [[user:Drj|J.S.S.G. de Jong]] | |moderator= [[user:Drj|J.S.S.G. de Jong]] | ||
| | |supervisor= | ||
}} | }} | ||
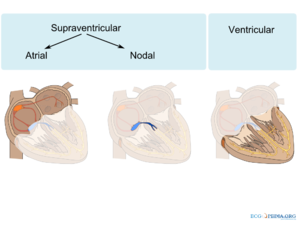
[[Image:atrial_ventricular.png|thumb|Ritmestoornissen kunnen op verschillende manieren ingedeeld worden. Een belangrijk onderscheid is of de ritmestoornis supraventriculair (atriaal of nodaal) of ventriculair is.]] | |||
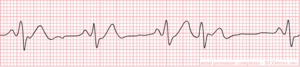
[[Image:Rhythm_premature.png|thumb| Een [[boezemextrasystole]], een voorbeeld van een [[ectopische slagen|ectopische slag]]. Het basisritme is hier [[sinusritme]]]] | |||
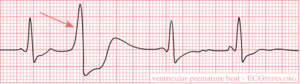
[[Afbeelding:Rhythm_ventricular_premature.png|thumb|Een [[ventrikelextrasystole]], een voorbeeld van een [[ectopische slagen|ectopische slag]]]] | |||
Ritmestoornissen zijn één van de grootste uitdagingen in de beoordeling van het ecg. Het belang van het herkennen van ritmestoornissen is groot, want klinisch kan de ernst van ritmestoornissen variëren van onschuldig tot acuut levensbedreigend. | |||
Bij de diagnostiek van ritmestoornissen is het belangrijk systematisch te werk te gaan. | |||
De eerste vraag is: '''is er slechts sprake van 'extra' slagen of is er echt een ander basisritme?''' | |||
*Extra slagen worden behandeld in het hoofdstuk [[ectopische slagen]] | |||
Als het basisritme veranderd is, volgen de vragen: | |||
*Is het te '''snel''' (> 100/min., tachycardie) óf | |||
*Is het te '''traag''' (< 60/min., bradycardie) en | |||
*Is het '''regelmatig''', óf | |||
*'''Onregelmatig?''' (dan is er vaak sprake van [[boezemfibrilleren]]) | |||
Bij een '''bradycardie''' volgt de vraag: | |||
*Is het '''QRS-complex smal''' (< 0,12 sec.)? | |||
**Zijn er '''[[p-top|P-top]]pen''', die alle gevolgd worden? Dan is er sprake van een [[sinusbradycardie]] | |||
**Worden ze '''niet''' alle gevolgd? Dan is er sprake van een '''pathologische [[AV geleiding|AV-geleiding]]''' | |||
*Is het '''QRS-complex breed''' (> 0,12 sec.)? | |||
**Zijn er '''[[p-top|P-top]]pen''', die alle gevolgd worden? Dan is er sprake van een [[sinusbradycardie]] met een [[Ventriculaire geleiding|intraventriculaire geleidingsstoornis]]. | |||
**Is er [[AV-dissociatie]]? Dan is het waarschijnlijk een [[idioventriculair ritme]] | |||
Bij een '''tachycardie''' volgen de vragen: | |||
*Is het '''QRS-complex smal''' (< 0,12 sec.)? | |||
**Dan is er sprake van een [[supraventriculaire ritmestoornissen|supraventriculaire tachycardie]] | |||
*Is het '''QRS-complex breed''' (> 0,12 sec.)? | |||
**Volg dan het schema [[Breedcomplextachycardi%C3%ABn|differentiaaldiagnostiek van een breed-complextachycardie]] | |||
==Lees ook== | |||
*[[Mechanismen van ritmestoornissen]] | |||
= | *[[Supraventriculaire ritmestoornissen]] | ||
*[[Nodale ritmestoornissen]] | |||
== | *[[Ventriculaire ritmestoornissen]] | ||
*[[Congenitale ritmestoornissen]] | |||
*[[Ectopische slagen]] | |||
* | |||
[[ | |||
* | |||
* | |||
==References== | ==References== | ||
<biblio> | <biblio> | ||
# | #ESCnarrowQRS pmid=14563598 | ||
# | #Brugada pmid=2022022 | ||
</biblio> | </biblio> | ||
Huidige versie van 10 jul 2017 om 08:17
| Auteur | J.S.S.G. de Jong | |
| Co-Auteur | ||
| Moderator | J.S.S.G. de Jong | |
| Supervisor | ||
| Lees meer over auteurschap op ECGpedia | ||
Ritmestoornissen zijn één van de grootste uitdagingen in de beoordeling van het ecg. Het belang van het herkennen van ritmestoornissen is groot, want klinisch kan de ernst van ritmestoornissen variëren van onschuldig tot acuut levensbedreigend.
Bij de diagnostiek van ritmestoornissen is het belangrijk systematisch te werk te gaan.
De eerste vraag is: is er slechts sprake van 'extra' slagen of is er echt een ander basisritme?
- Extra slagen worden behandeld in het hoofdstuk ectopische slagen
Als het basisritme veranderd is, volgen de vragen:
- Is het te snel (> 100/min., tachycardie) óf
- Is het te traag (< 60/min., bradycardie) en
- Is het regelmatig, óf
- Onregelmatig? (dan is er vaak sprake van boezemfibrilleren)
Bij een bradycardie volgt de vraag:
- Is het QRS-complex smal (< 0,12 sec.)?
- Zijn er P-toppen, die alle gevolgd worden? Dan is er sprake van een sinusbradycardie
- Worden ze niet alle gevolgd? Dan is er sprake van een pathologische AV-geleiding
- Is het QRS-complex breed (> 0,12 sec.)?
- Zijn er P-toppen, die alle gevolgd worden? Dan is er sprake van een sinusbradycardie met een intraventriculaire geleidingsstoornis.
- Is er AV-dissociatie? Dan is het waarschijnlijk een idioventriculair ritme
Bij een tachycardie volgen de vragen:
- Is het QRS-complex smal (< 0,12 sec.)?
- Dan is er sprake van een supraventriculaire tachycardie
- Is het QRS-complex breed (> 0,12 sec.)?
- Volg dan het schema differentiaaldiagnostiek van een breed-complextachycardie
Lees ook
- Mechanismen van ritmestoornissen
- Supraventriculaire ritmestoornissen
- Nodale ritmestoornissen
- Ventriculaire ritmestoornissen
- Congenitale ritmestoornissen
- Ectopische slagen
References
- Blomström-Lundqvist C, Scheinman MM, Aliot EM, Alpert JS, Calkins H, Camm AJ, Campbell WB, Haines DE, Kuck KH, Lerman BB, Miller DD, Shaeffer CW, Stevenson WG, Tomaselli GF, Antman EM, Smith SC Jr, Alpert JS, Faxon DP, Fuster V, Gibbons RJ, Gregoratos G, Hiratzka LF, Hunt SA, Jacobs AK, Russell RO Jr, Priori SG, Blanc JJ, Budaj A, Burgos EF, Cowie M, Deckers JW, Garcia MA, Klein WW, Lekakis J, Lindahl B, Mazzotta G, Morais JC, Oto A, Smiseth O, Trappe HJ, and European Society of Cardiology Committee, NASPE-Heart Rhythm Society. ACC/AHA/ESC guidelines for the management of patients with supraventricular arrhythmias--executive summary. a report of the American college of cardiology/American heart association task force on practice guidelines and the European society of cardiology committee for practice guidelines (writing committee to develop guidelines for the management of patients with supraventricular arrhythmias) developed in collaboration with NASPE-Heart Rhythm Society. J Am Coll Cardiol. 2003 Oct 15;42(8):1493-531. DOI:10.1016/j.jacc.2003.08.013 |
- Brugada P, Brugada J, Mont L, Smeets J, and Andries EW. A new approach to the differential diagnosis of a regular tachycardia with a wide QRS complex. Circulation. 1991 May;83(5):1649-59. DOI:10.1161/01.cir.83.5.1649 |