Brugada-syndroom: verschil tussen versies
vertaling |
|||
| (20 tussenliggende versies door 5 gebruikers niet weergegeven) | |||
| Regel 1: | Regel 1: | ||
==Wat is het Brugada syndroom?== | ==Wat is het Brugada-syndroom?== | ||
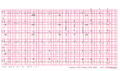
[[Afbeelding:Brugada.png|thumb|Typische afwijkingen op het | [[Afbeelding:Brugada.png|thumb|Typische afwijkingen op het ecg passend bij Brugada: ST-elevatie in V1-V3]] | ||
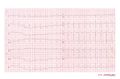
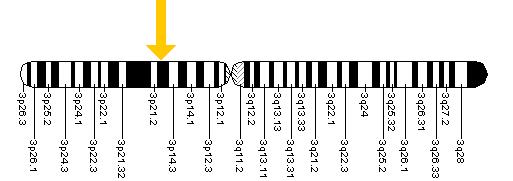
[[Afbeelding:scn5a.jpg|thumb| De plaats waar het SCN5a gen zich bevindt: op de korte arm (p) van chromosoom 3]] | [[Image:Brugada_ecg_characteristics.png|thumb| Typische afwijkingen in afleiding V1 van ecg van een patiënt met Brugada]] | ||
[[Afbeelding:brugada.jpg|thumb| Dr. Pedro Brugada. Pedro en Josep Brugada beschreven in 1992 een case-serie van 8 patiënten met acute hartdood. <cite>Brugada</cite> Inmiddels zijn er vier artsen uit de familie Brugada bezig met onderzoek naar het syndroom. Overigens was het | [[Afbeelding:scn5a.jpg|thumb| De plaats waar het SCN5a-gen zich bevindt: op de korte arm (p) van chromosoom 3]] | ||
[[Afbeelding:brugada.jpg|thumb| Dr. Pedro Brugada. Pedro en Josep Brugada beschreven in 1992 een case-serie van 8 patiënten met acute hartdood. <cite>Brugada</cite> Inmiddels zijn er vier artsen uit de familie Brugada bezig met onderzoek naar het syndroom. Overigens was het ecg-patroon al in 1953 beschreven<cite>osher</cite>, maar Brugada was de eerste die de link legde met het optreden van acute hartdood.]] | |||
'''Het Brugada syndroom is een erfelijke aandoening die een verhoogde kans geeft op plotselinge hartdood'''. Het wordt gekarakteriseerd door de typische 'handtekening' op het | '''Het Brugada-syndroom is een erfelijke aandoening die een verhoogde kans geeft op plotselinge hartdood'''. Het wordt gekarakteriseerd door de typische 'handtekening' op het ecg: ST-segmentelevatie in de precordiale leads (V1 - V3) al dan niet samen met ventriculaire tachyaritmieën (ventrikelfibrilleren).<cite>Priori</cite> | ||
'''Het Brugada syndroom is een [[w:Autosomal_dominant|autosomaal dominante]] aandoening''', wat betekent dat wanneer een van de ouders het heeft, de kans 50/50 is dat ieder van zijn of haar kinderen het overerft. Ook is het zeer waarschijnlijk dat 1 van zijn of haar ouders het heeft doorgegeven aan hem of haar en is de kans dus ook 50/50 dat de broers en zussen van de ouder ook Brugada syndroom hebben. De incidentie varieert van 5-50 per 10 000 inwoners. De incidentie is hoger in Oost/Zuidoost | '''Het Brugada-syndroom is een [[w:Autosomal_dominant|autosomaal dominante]] aandoening''', wat betekent dat wanneer een van de ouders het heeft, de kans 50/50 is dat ieder van zijn of haar kinderen het overerft. Ook is het zeer waarschijnlijk dat 1 van zijn of haar ouders het heeft doorgegeven aan hem of haar en is de kans dus ook 50/50 dat de broers en zussen van de ouder ook Brugada-syndroom hebben. De incidentie varieert van 5-50 per 10.000 inwoners. De incidentie is hoger in Oost-/Zuidoost-Azië waar Brugada-syndroom de 2e doodsoorzaak overall is tussen jonge mannen (na auto-ongelukken). In Azië is Brugada-syndroom de basis van het 'Sudden Unexpected Death Syndrome' (SUDS). SUDS is al heel lang bekend in Azië en is in verschillende landen bekend met een eigen naam: in de Filipijnen bijvoorbeeld als ''bangungut'' (to rise and moan in sleep) en in Thailand als ''lai tai'' (death during sleep). In 1992 is de ziekte voor het eerst beschreven door de broers en cardiologen Brugada, in de jaren daarna heeft het hun naam gekregen. In een artikel uit 1953 wordt echter ook al een typisch Brugada-ecg besproken waarover men toen alleen maar kon speculeren.<cite>osher</cite> | ||
Het kan zo zijn dat iemand met de genetische afwijking de ziekte (hartritmestoornissen) niet krijgt (en dus drager is); mannen zijn vaker aangedaan dan vrouwen (wat te maken lijkt te hebben met testosteron). De ritmeproblemen manifesteren zich gemiddeld rond het 30e tot 40e levensjaar (range 1-77 jaar), vaak in rust, tijdens de slaap. | Het kan zo zijn dat iemand met de genetische afwijking de ziekte (hartritmestoornissen) niet krijgt (en dus drager is); mannen zijn vaker aangedaan dan vrouwen (wat te maken lijkt te hebben met testosteron). De ritmeproblemen manifesteren zich gemiddeld rond het 30e tot 40e levensjaar (range 1-77 jaar), vaak in rust, tijdens de slaap. | ||
Het enige gen met een bewezen invloed is het SCN5A gen ([http://ghr.nlm.nih.gov/gene=scn5a GHR]), | Het enige gen met een bewezen invloed is het SCN5A-gen ([http://ghr.nlm.nih.gov/gene=scn5a GHR]), dat codeert voor het cardiale natriumkanaal. Echter, in slechts 20 tot 30% van de aangedane personen is er een dergelijke SCN5A-mutatie te vinden, wat zeer waarschijnlijk betekent dat er nog andere genen een rol spelen maar dat die 'simpelweg' nog niet bekend zijn. De mutatie zorgt ervoor dat het natriumkanaal minder goed functioneert, Dit leidt tot een verandering van de elektrische stromen in het hart, en dan met name in de rechterventrikeloutflowtract (RVOT). Wat nu precies deze 'verandering van elektrische stromen' veroorzaakt is nog niet geheel duidelijk. Enerzijds zou het kunnen zijn dat door het ontbreken van de natriumstroom (in fase 1 van de actiepotentiaal) er in de RVOT een gradiënt ontstaat tussen epi- en endocard omdat een 'tegenwerkende' stroom (Ito) daar in een ongelijke mate is vertegenwoordigd. Deze gradiënt kan dan zorgen voor een re-entryfenomeen waarna VF zou kunnen ontstaan. Anderzijds zou het zo kunnen zijn dat door de verminderde werking van het natriumkanaal er geleidingsvertraging optreedt in de RVOT waardoor eveneens een gradiënt ontstaat en er re-entry en eventueel VF kan optreden. | ||
Brugada-syndroom kan in speciale gevallen (families) optreden in combinatie met andere elektrische hartziekten zoals het lange-QT-syndroom. Ook kunnen bepaalde mutaties van het SCN5A-gen aanleiding geven tot heel andere hartritmestoornissen zoals 'atrial standstill' of andere (mogelijk zeer uitgebreide) geleidingsstoornissen. | |||
==Diagnose en behandeling== | ==Diagnose en behandeling== | ||
Sommige centra in de wereld gebruiken een | Sommige centra in de wereld gebruiken een elektrofysiologisch onderzoek (EFO) om het Brugada-syndroom te provoceren. De resultaten hiervan en de interpretatie daarvan met betrekking tot het risico op hartritmestoornissen is betwist. | ||
Symptomatische patiënten hebben een mortaliteit van 10% per jaar. Omdat niet bekend is wat precies de VF veroorzaakt is men voor de behandeling aangewezen op een [[ICD]]. Het is echter lang niet altijd nodig om een ICD te implanteren. Wanneer iemand geen symptomen heeft en geen spontaan Brugada | Symptomatische patiënten hebben een mortaliteit van 10% per jaar. Omdat niet bekend is wat precies de VF veroorzaakt is men voor de behandeling aangewezen op een [[ICD]]. Het is echter lang niet altijd nodig om een ICD te implanteren. Wanneer iemand geen symptomen heeft en geen spontaan Brugada-ecg, wordt hier in de meeste gevallen vanaf gezien omdat het risico op hartritmestoornissen niet lijkt te zijn verhoogd en ook een ICD complicaties kan geven. Wel wordt iedereen met een spontaan of opwekbaar Brugada-ecg / Brugada-syndroom ontraden om bepaalde geneesmiddelen te gebruiken waarvan nu bekend is dat ze ook aanleiding kunnen geven (of de 'druppel' kunnen zijn) tot het manifest worden van Brugada-syndroom, waaronder klasse-I-antiaritmica maar ook bepaalde antidepressiva en lidocaïne bijvoorbeeld. Ook zijn er bepaalde typen van het Brugada-syndroom temperatuurgevoelig; ritmestoornissen treden dan op bij koorts. In die gevallen wordt geadviseerd om de koorts te onderdrukken (met paracetamol). | ||
De diagnostische criteria zijn uitstekend beschreven door Wilde et al. <cite>Wilde</cite> | De diagnostische criteria zijn uitstekend beschreven door Wilde et al. <cite>Wilde</cite> | ||
Als het | Als het ecg geen afwijkingen vertoont kan er toch sprake zijn van Brugada-syndroom. Om in zo'n geval de diagnose te stellen kan een flecaïnide- of ajmaline-test gedaan worden. Deze medicijnen (natriumkanaalblokkers) vertragen de geleiding en kunnen de typische ecg-afwijkingen uitlokken. Op die manier kan toch de diagnose gesteld worden. Dit wordt wel gedaan bij familieleden van patiënten of bij patiënten met onverklaarde collaps. | ||
{{clr}} | {{clr}} | ||
== | ==Elektrocardiografische criteria== | ||
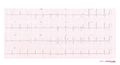
[[Image:Brugada_lead_placement.png|thumb|Bij de diagnostiek van het Brugada-syndroom is het typische ecg-verschijnsel soms pas zichtbaar als de ecg-afleidingen 1 rib hoger worden afgeleid. Vaak wordt dan V3 boven V1 geplaatst en V5 boven V2.]] | |||
Voor de diagnose van het Brugada-syndroom zijn op het ecg in de rechtsprecordiale afleidingen drie repolarisatiepatronen gekend . | |||
'''Type I''' is het enige ecg-criterium dat diagnostisch is voor Brugada-syndroom. De type-I-repolarisatie wordt gekenmerkt door een concave ST-elevatie van ≥ 2 mm (0,2 mV) gevolgd door een negatieve T-golf (zie figuur). Het Brugada-syndroom wordt definitief gediagnosticeerd wanneer een type-I-ST-elevatie wordt waargenomen in meer dan 1 rechtsprecordiale afleiding (V1 tot V3) in aanwezigheid of afwezigheid van een natriumkanaalblokkerend medicijn en in combinatie met een van het volgende: | |||
* Gedocumenteerde ventrikelfibrillatie (VF) | |||
* Polymorfe ventrikeltachycardie (VT) | |||
* Een familiegeschiedenis van plotselinge hartdood op < 45 jaar oud | |||
* ecg's van het ''coved type'' bij familieleden | |||
* Ontstaan van VT door geprogrammeerde elektrische stimulatie | |||
* Syncope | |||
* Nachtelijke, agonale ademhaling | |||
Ecg's van Brugada-patiënten kunnen mettertijd van type-I- naar type-II-ecg's veranderen en weer terug. | |||
Een type-III-ecg is vrij algemeen en wordt beschouwd als een normale variant. | |||
{| class="wikitable" font-size="90%" | {| class="wikitable" font-size="90%" | ||
|- style="text-align:center;background-color:#6EB4EB;" | |- style="text-align:center;background-color:#6EB4EB;" | ||
|+'''ST | |+'''ST-segmentafwijkingen bij de verschillende types van het Brugada-syndroom'''<cite>Wilde2</cite> | ||
|- | |- | ||
! | ! | ||
| Regel 47: | Regel 49: | ||
!Type III | !Type III | ||
|- | |- | ||
!J | !J-punthoogte | ||
| | |≥ 2 mm | ||
| | |≥ 2 mm | ||
| | |≥ 2 mm | ||
|- | |- | ||
!T | !T-top | ||
| | |negatief | ||
| | |positief of bifasisch | ||
| | |positief | ||
|- | |- | ||
!ST-T | !ST-T-configuratie | ||
|coved type | |''coved'' type | ||
| | |zadelvormig | ||
| | |zadelvormig | ||
|- | |- | ||
!ST segment ( | !ST-segment (terminale deel) | ||
| | |geleidelijk aflopend | ||
| | |elevatie van ≥ 1 mm | ||
| | |elevatie van < 1 mm | ||
|- | |- | ||
|} | |} | ||
==Voorbeeld-ecg's== | |||
<gallery caption=" | <gallery caption="Voorbeelden van het Brugada-syndroom type I"> | ||
Image:Brugada_syndrome_type1_example1.png | Image:Brugada_syndrome_type1_example1.png | ||
Image:Brugada_syndrome_type1_example2.png | Image:Brugada_syndrome_type1_example2.png | ||
| Regel 76: | Regel 78: | ||
Image:Brugada_syndrome_type1_example4.png | Image:Brugada_syndrome_type1_example4.png | ||
Image:Brugada_syndrome_type1_example5.png | Image:Brugada_syndrome_type1_example5.png | ||
Image:Brugada_syndrome_type1_example6. | Image:Brugada_syndrome_type1_example6.jpg|Brugada-ecg tijdens een ajmaline-test | ||
</gallery> | </gallery> | ||
<gallery caption=" | <gallery caption="Voorbeelden van het Brugada-syndroom type II"> | ||
Image:Brugada_syndrome_type2_example1.png | Image:Brugada_syndrome_type2_example1.png | ||
Image:Brugada_syndrome_type2_example2. | Image:Brugada_syndrome_type2_example2.jpg | ||
</gallery> | </gallery> | ||
==Lees ook== | |||
[http://en.ecgpedia.org/wiki/Short_QT_Syndrome Short QT Syndrome] (Engelstalig) | |||
==Externe links== | ==Externe links== | ||
| Regel 93: | Regel 97: | ||
#Brugada pmid=1309182 | #Brugada pmid=1309182 | ||
#osher pmid=13104407 | #osher pmid=13104407 | ||
#Priori pmid=18355655 | |||
</biblio> | </biblio> | ||
Versie van 10 jul 2017 15:11
Wat is het Brugada-syndroom?



Het Brugada-syndroom is een erfelijke aandoening die een verhoogde kans geeft op plotselinge hartdood. Het wordt gekarakteriseerd door de typische 'handtekening' op het ecg: ST-segmentelevatie in de precordiale leads (V1 - V3) al dan niet samen met ventriculaire tachyaritmieën (ventrikelfibrilleren).Priori
Het Brugada-syndroom is een autosomaal dominante aandoening, wat betekent dat wanneer een van de ouders het heeft, de kans 50/50 is dat ieder van zijn of haar kinderen het overerft. Ook is het zeer waarschijnlijk dat 1 van zijn of haar ouders het heeft doorgegeven aan hem of haar en is de kans dus ook 50/50 dat de broers en zussen van de ouder ook Brugada-syndroom hebben. De incidentie varieert van 5-50 per 10.000 inwoners. De incidentie is hoger in Oost-/Zuidoost-Azië waar Brugada-syndroom de 2e doodsoorzaak overall is tussen jonge mannen (na auto-ongelukken). In Azië is Brugada-syndroom de basis van het 'Sudden Unexpected Death Syndrome' (SUDS). SUDS is al heel lang bekend in Azië en is in verschillende landen bekend met een eigen naam: in de Filipijnen bijvoorbeeld als bangungut (to rise and moan in sleep) en in Thailand als lai tai (death during sleep). In 1992 is de ziekte voor het eerst beschreven door de broers en cardiologen Brugada, in de jaren daarna heeft het hun naam gekregen. In een artikel uit 1953 wordt echter ook al een typisch Brugada-ecg besproken waarover men toen alleen maar kon speculeren.osher
Het kan zo zijn dat iemand met de genetische afwijking de ziekte (hartritmestoornissen) niet krijgt (en dus drager is); mannen zijn vaker aangedaan dan vrouwen (wat te maken lijkt te hebben met testosteron). De ritmeproblemen manifesteren zich gemiddeld rond het 30e tot 40e levensjaar (range 1-77 jaar), vaak in rust, tijdens de slaap.
Het enige gen met een bewezen invloed is het SCN5A-gen (GHR), dat codeert voor het cardiale natriumkanaal. Echter, in slechts 20 tot 30% van de aangedane personen is er een dergelijke SCN5A-mutatie te vinden, wat zeer waarschijnlijk betekent dat er nog andere genen een rol spelen maar dat die 'simpelweg' nog niet bekend zijn. De mutatie zorgt ervoor dat het natriumkanaal minder goed functioneert, Dit leidt tot een verandering van de elektrische stromen in het hart, en dan met name in de rechterventrikeloutflowtract (RVOT). Wat nu precies deze 'verandering van elektrische stromen' veroorzaakt is nog niet geheel duidelijk. Enerzijds zou het kunnen zijn dat door het ontbreken van de natriumstroom (in fase 1 van de actiepotentiaal) er in de RVOT een gradiënt ontstaat tussen epi- en endocard omdat een 'tegenwerkende' stroom (Ito) daar in een ongelijke mate is vertegenwoordigd. Deze gradiënt kan dan zorgen voor een re-entryfenomeen waarna VF zou kunnen ontstaan. Anderzijds zou het zo kunnen zijn dat door de verminderde werking van het natriumkanaal er geleidingsvertraging optreedt in de RVOT waardoor eveneens een gradiënt ontstaat en er re-entry en eventueel VF kan optreden.
Brugada-syndroom kan in speciale gevallen (families) optreden in combinatie met andere elektrische hartziekten zoals het lange-QT-syndroom. Ook kunnen bepaalde mutaties van het SCN5A-gen aanleiding geven tot heel andere hartritmestoornissen zoals 'atrial standstill' of andere (mogelijk zeer uitgebreide) geleidingsstoornissen.
Diagnose en behandeling
Sommige centra in de wereld gebruiken een elektrofysiologisch onderzoek (EFO) om het Brugada-syndroom te provoceren. De resultaten hiervan en de interpretatie daarvan met betrekking tot het risico op hartritmestoornissen is betwist.
Symptomatische patiënten hebben een mortaliteit van 10% per jaar. Omdat niet bekend is wat precies de VF veroorzaakt is men voor de behandeling aangewezen op een ICD. Het is echter lang niet altijd nodig om een ICD te implanteren. Wanneer iemand geen symptomen heeft en geen spontaan Brugada-ecg, wordt hier in de meeste gevallen vanaf gezien omdat het risico op hartritmestoornissen niet lijkt te zijn verhoogd en ook een ICD complicaties kan geven. Wel wordt iedereen met een spontaan of opwekbaar Brugada-ecg / Brugada-syndroom ontraden om bepaalde geneesmiddelen te gebruiken waarvan nu bekend is dat ze ook aanleiding kunnen geven (of de 'druppel' kunnen zijn) tot het manifest worden van Brugada-syndroom, waaronder klasse-I-antiaritmica maar ook bepaalde antidepressiva en lidocaïne bijvoorbeeld. Ook zijn er bepaalde typen van het Brugada-syndroom temperatuurgevoelig; ritmestoornissen treden dan op bij koorts. In die gevallen wordt geadviseerd om de koorts te onderdrukken (met paracetamol). De diagnostische criteria zijn uitstekend beschreven door Wilde et al. Wilde
Als het ecg geen afwijkingen vertoont kan er toch sprake zijn van Brugada-syndroom. Om in zo'n geval de diagnose te stellen kan een flecaïnide- of ajmaline-test gedaan worden. Deze medicijnen (natriumkanaalblokkers) vertragen de geleiding en kunnen de typische ecg-afwijkingen uitlokken. Op die manier kan toch de diagnose gesteld worden. Dit wordt wel gedaan bij familieleden van patiënten of bij patiënten met onverklaarde collaps.
Elektrocardiografische criteria
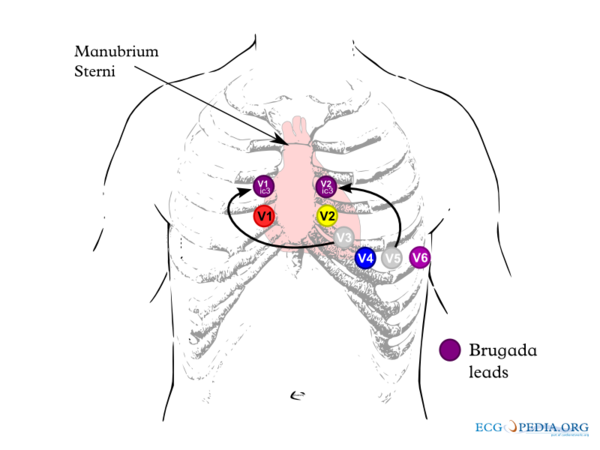
Voor de diagnose van het Brugada-syndroom zijn op het ecg in de rechtsprecordiale afleidingen drie repolarisatiepatronen gekend .
Type I is het enige ecg-criterium dat diagnostisch is voor Brugada-syndroom. De type-I-repolarisatie wordt gekenmerkt door een concave ST-elevatie van ≥ 2 mm (0,2 mV) gevolgd door een negatieve T-golf (zie figuur). Het Brugada-syndroom wordt definitief gediagnosticeerd wanneer een type-I-ST-elevatie wordt waargenomen in meer dan 1 rechtsprecordiale afleiding (V1 tot V3) in aanwezigheid of afwezigheid van een natriumkanaalblokkerend medicijn en in combinatie met een van het volgende:
- Gedocumenteerde ventrikelfibrillatie (VF)
- Polymorfe ventrikeltachycardie (VT)
- Een familiegeschiedenis van plotselinge hartdood op < 45 jaar oud
- ecg's van het coved type bij familieleden
- Ontstaan van VT door geprogrammeerde elektrische stimulatie
- Syncope
- Nachtelijke, agonale ademhaling
Ecg's van Brugada-patiënten kunnen mettertijd van type-I- naar type-II-ecg's veranderen en weer terug. Een type-III-ecg is vrij algemeen en wordt beschouwd als een normale variant.
| Type I | Type II | Type III | |
|---|---|---|---|
| J-punthoogte | ≥ 2 mm | ≥ 2 mm | ≥ 2 mm |
| T-top | negatief | positief of bifasisch | positief |
| ST-T-configuratie | coved type | zadelvormig | zadelvormig |
| ST-segment (terminale deel) | geleidelijk aflopend | elevatie van ≥ 1 mm | elevatie van < 1 mm |
Voorbeeld-ecg's
- Voorbeelden van het Brugada-syndroom type I
-
Brugada-ecg tijdens een ajmaline-test
- Voorbeelden van het Brugada-syndroom type II
Lees ook
Short QT Syndrome (Engelstalig)
Externe links
- Cardiogenetica website van het AMC cardiogenetica.nl
- Brugada.org
- Genereview Brugada
Referenties
<biblio>
- Wilde pmid=15898165
- Brugada pmid=1309182
- osher pmid=13104407
- Priori pmid=18355655
</biblio>